방사선과 임상 점수간의 관계는 그림 91에 교차표로 나타나 있다. 158개의 병소 중, 상아질을 절반 정도 관통하는 방사선 투명도(방사선 점수 3)는 58에서만 발견되며, 상아질내로 임상 cavitation이 표현된 것은 없었다(임상 점수 6). 방사선 점수 4를 가진 9개중 2개만이 임상점수 6을 기록했다(Bille and Thylstrup 1982). 다른 연구들은 유사한 결과를 나타냈다(Mejàre and Malmgren 1986; Pitts and Rimmer 1992).
이들 연구들은 인접 병소에 관해 적절한 치료 결정을 할 때 방사선 판독을 격리해서 해석하지 않아야 하는 중요성을 확인시켜주고 있다. 오히려, 방사선 확인은 다른 출처 데이터의 맥락에서 산정해야 한다. 즉, 임시 치아분리와 앞서 언급된 여러 질문에 대한 조심스런 고찰뿐 아니라 세심한 임상 육안 검진 등의 사항들이다.
수복이 예정되어 있는 158개 우식 병소 중 준비된 와동의 66%는 거시적인 cavitation이 없는 것으로 나타났다. 와동 준비동안 조직을 직접 임상 관찰하여 발견된 변화들은 수용할만한 표준 방사선 기준과는 거의 연관이 없었다. 따라서 방사선 투과로 병소의 20%에서만이 확인된 cavitation은 상아질을 포함하며, 모든 와동들은 법랑질에 국한되어 있었다.
Bille and Thylstrup(1982)은 다음과 같이 결론내렸다. “상아질내로 가시적인 와동이 있을 때 이는 보존치료를 해야 하는 신호로 여겨져 왔다면, 현재의 결과가 시사하는 점은 종합적인 구강건강 관례에 참여하고 있는 대중에 있어 지금까지의 전략보다는 좀 더 개인맞춤식 치료결정 전략이 보장되는 것이다.” 비록 이 연구는 1982년에 출판되었지만, 치과대학이나 대다수 개원의들에게 치료결정 수단으로서 교육되거나 영향을 끼치지는 못했던 것 같다. 이들 연구는 치료결정에 앞서 임상검진으로 인접 우식병소를 방사선으로 보충적으로 검사하는 방식의 중요성을 확인하고 있다. Pitts and Rimmer(1992)가 시행한 연구에서는 윤리적 이유로, 드릴링 대신 임시 치아 분리를 교정용 엘라스틱 세퍼레이터를 이용하여 눈으로 확인하여 Bille and Thylstrup(1982)의 연구결과를 확인했다.
풀리지 않은 문제는 인접 우식을 감지하는 문제가 아니라 수복치료를 어느 단계에서 시작해야 하는가? 하는 문제이다. 일부 치과의사들은 모든 병소는 정도에 관계없이 모두 수복되어야 한다고 믿고 있다. 우식 활동이 비교적 높게 남아있는 부위에서는 인접부 병소에 대한 방사선 투과와 함께한 시술 개입이 법랑질에만 국한된 것은 흔한 일이다.
왜냐하면, 다른 곳에서 그런 초기 병소를 수복하는 것은 비윤리적이라고 간주되기 때문이다. 법랑질의 활발하지 않고 점진적으로 확대되어 있는 병소를 수복하는 것은 잘못된 진료에 버금가는 것이다. 예를 들어, 최근 스웨덴에서 실시한 연구(Méare et al 2004)에 따르면, 청소년과 특히 27세 미만까지의 젊은이들에게 있어 매년 병소이환율은 매우 속도가 느렸다. 다시 말해, 침습적인 결정을 내리기 전에 이와 같은 연령대에서는 위험 부위에 대한 강화된 예방 조치의 결과를 평가할 충분한 시간이 있는 것이다. 이 점이 “확장을 하기 전 예방(prevention before extention)이라고 할 수 있다.
대부분의 치과의사들은 방사선상에서 병소가 상아질내로 확장되었을 때 외과적 방법을 고려하게 된다. 그러나 상아질내로 cavitation이 없다고 한다면, 상아세관은 미생물로 공격받지 않은 것이며, 병소는 억제될 수 있다. 따라서 상아질의 noncavitated 병소에 대한 침습적 개입은 진료의 오류라고 할 수 있다. 일반적으로 법랑질과 상아질을 적절하게 대체할 수 있는 수복물질은 없다고 봐야하며, 이들 조직의 보존은 모든 치료계획에서 최우선으로 중요한 사항이다. 따라서 예방과 경조직 보존은 최우선 목표가 되어야 한다.
소구치(약 3개월)와 비교할 때 상당히 긴 대구치(제1대구치는 12개월, 제2대구치는 18개월까지 소요)들의 맹출기간 동안 열구 우식(fissure caries)이 거의 100%에 가깝게 시작되었다. 이는 열구가 완전히 맹출될 때 그리고 저작마모에 노출될 때까지 우식이 없는 상태로 유지할 수 있다면 이런 위험은 극복할 수 있다. 열구내에서는 활동성 우식 병소를 확실하게 봉함(특히 법랑질 우식과 non-cavitated 상아질 우식 병소)하면 진행되는 것을 충분히 막을 수 있다. 그러나 맹출중인 제1대구치의 활동성 교합면 우식은 RCT 연구 (Carvalho et al 1992 –Fig 92)의 3년간 연구에 의하면 부모의 준(semi) PMTC 청소, 필요에 따른 일정 주기의 PMTC 그리고 불소도포 등의 방법으로 100% 억제할 수 있다. 우식이 발생하지 않은 완전히 맹출된 대구치에 열구 전색제를 사용하는 것은 비용을 낭비하는 과치료이다.

반대로, 인접 병소는 임시 분리를 하지 않고서는 적절한 접근이 어려울 수 도 있다. 그림 91에서 보여주듯이, 법랑질 표면의 cavitation은 demineralisation 과정 중에 늦게 나타날 수 있지만, 표면이 일단 붕괴되면, 더 이상의 플라그 축적 예방은 어렵고, 상아질이 cavitated 되어 그 결과 감염되면 침습적 개입이 필요하다. 그러나, 와동의 범위와 관계없이, 전통적인 Class 2 와동은 더 이상 의무적인 것으로는 여겨지지 않아야 한다. 우식병소에 대한 접근 그리고 감염되어 저하되어 붕괴된 법랑질 및 상아질 부위의 제거는 remineralization을 넘어선 부위까지에만 접근이 필요하다. 와동 주변의 demineralized된 법랑질 그리고 와동 기저의 dimeralized된 상아질은 “pre-carious(우식전)”으로 간주되어야 한다. 왜냐하면, 이들이 remineralized되어 유지될 수 있기 때문이다. 또한, 접착 수복 재료로 수복하게 되면 수복물로 지지를 받을 수도 있기 때문에 아래에 있는 법랑질을 제거할 필요는 없다. 교합력과 마모 요인 둘 다 특정한 상황에서는 고려해야 하지만, 가능한 한 원래의 치아 조직을 보존해야 한다.
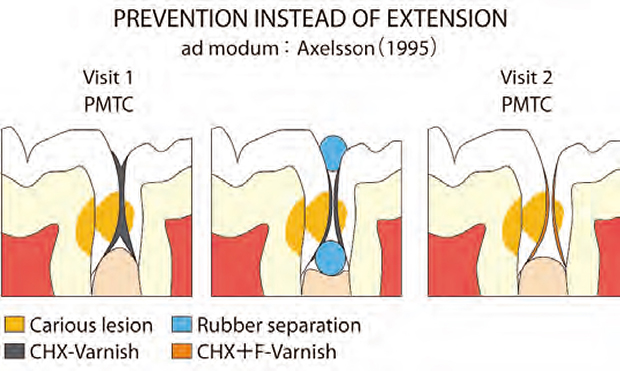
앞서 Bille and Thylstrup(1982–그림 91)에 의해 논의된 연구에서 보여주듯이, 교익 방사선(score 3)에 따라 다른 반대쪽 상아질 내의 58개 우식 병소 중 7개만이 법랑질(임상 score 5)속으로 cavitated되었고, 상아질(임상 score 6)속으로는 없었다. 따라서 non-cavitated된 인접 병소가 remineralized되어 갇힌 법랑질 내로 cavitation되어야 하므로 임시 치아 분리는 침습 요법 결정이 이루어지기 전에 보완되어야 한다. 따라서 인접 우식 병소 치료를 위해 P. Axelsson(1995, 1999)의 새로운 최소 침습법 광고 모둠이 제안되었다. 다음 예들은 법랑질과 상아질의 non-cavitated 인접 병소와 제한된 cavitation이 있는 병소를 위한 제안과정을 보여주고 있다. 즉, 신환에서 교익 방사선은 상아질 외부 절반내의 하나 이상의 구치부 인접병소를 보여주고 있다. 세심한 임상 육안 검사로 cavitation이 없음을 확인한다.
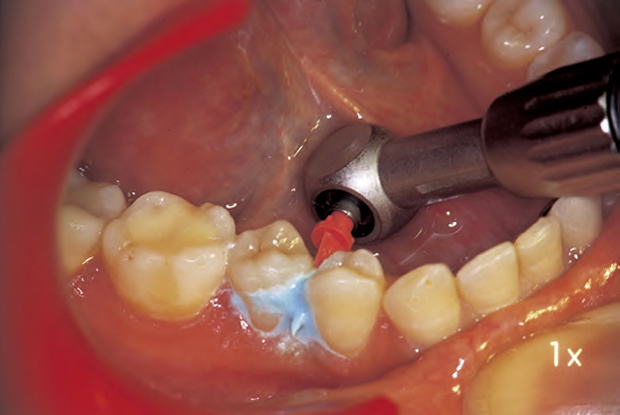
동시에 또는 다음 내원시, 플라그는 PMTC(전문가에 의한 치면세마, Professional Mechanical Tooth Cleaning)로 기계적으로 제거하며, 이때 왕복운동 EVA 팁을 이용하여 인접부위에 사용한다(그림 93). 화학적 플라그 조절제(Cervitec-1% chlorhexidine-thymol varnish)를 천천히 배출하여 이들 표면에 잔존하는 충치 미생물들을 파괴하는데 적용한다(그림 94). 교정용 엘라스틱 세퍼레이터를 임시 선택한 치아 분리부에 삽입시켜 3~5일 후에 임상 육안 검사를 실시할 수 있도록 한다(그림 95~97).


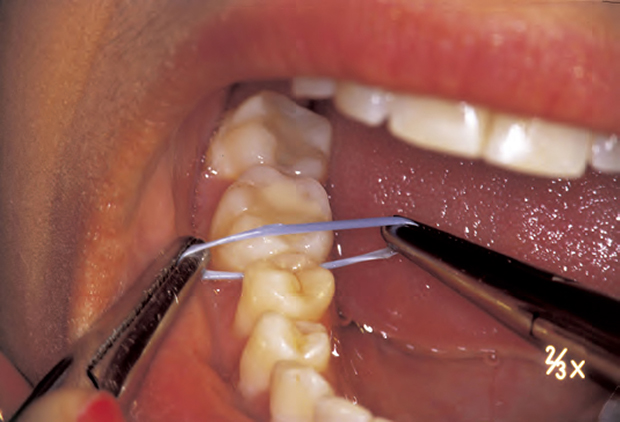

두 번째 내원에서, PMTC후, 인접표면을 직접 검사한다. 엘라스틱 인상을 실시하여 향후 확인용을 위한 기록으로 복제모델을 제작하도록 한다. Cavitation이 보이지 않는 병소는 클로르헥시딘과 불소바니시(Cervitec + Fluor Protector)로 코팅하여 재광화가 되도록 하고 병소의 외부 미세한 표면을 봉함한다(그림 98). 두 번째 선택은 열구 전색제와 유사하게 표면을 봉함하기 위한 레진 실런트를 적용하여 사용하는 것이다. 만약 우식이 제한적으로 진단되면, 작은 볼 형태의 휘니싱 버로 기계적으로 청소한 후 투명 매트릭스 밴드를 이용하여 광중합형 글라스아이오노머 시멘트로 충전한다. 매우 얇은 텅스텐 코팅된 왕복운동용 팁으로 휘니싱한 후, 이들 표면들을 클로르헥시딘과 불소바니시를 이용하여 코팅, non-cavitated 법랑질 병소인 주변 표면을 재광화 및 “봉함”한다. (그림 99).

이후 Ekstrand and Martignon(2004)은 접근가능한 임시 치아 분리를 이용하여 젊은 성인에 있어 non-cavitated한 인접 우식 병소상의 레진 실러로 봉함한 효과를 평가했다. 봉함된 병소의 교익 방사선을 기준으로 77%는 1년 반 동안 변화가 없었다. 이에 반해 임의로 선발한 대조 병소에서는 28%만이 변화가 없었다. 유구치에서는 레진 침투 + 불소 바니시가 표면적인 인접 병소에만 불소바니시를 사용한 경우보다 우월했다(Ekstrand et al 2010). 보다 자세한 사항은 Axelsson 1999, 2000, 2004을 참고한다.
-다음 호에 계속